病例介绍
71岁男性因后颈疼痛、全身乏力伴新发右侧上睑下垂3周就诊。颈痛为锐痛(6/10分),非放射性,伴颈部"坠落"感,需间歇性手法复位并佩戴颈托。阳性发现包括乏力增加、头晕、平衡失调及过度睡眠。阴性发现包括近期无外伤、旅居史、传染病接触史,无胸痛、呼吸困难、恶心呕吐、腹痛、排便/排尿习惯改变、头痛及发热。既往史:高脂血症、肾结石、良性前列腺增生。否认吸烟及饮酒史,无职业暴露史。(来源:CHEST 2026; 169(4):e123-e127)
体格检查
体温 35.8°C,心率 66次/分,呼吸频率 18次/分,血压 134/81 mmHg,血氧饱和度 99%。心肺腹查体无异常。神经科评估:双侧上睑下垂,无疲劳性或复视。颅神经检查无异常,视野正常,眼球运动正常。无颞肌萎缩,咬肌对称有力,舌无萎缩或肌束震颤。四肢肌张力正常,远端肌力保留,近端肌力减退(三角肌、肱三头肌4级,肱二头肌4+级,髂腰肌、膝屈肌4+级)。颈屈伸轻度减退(分别为4+级和4级)。深腱反射2+双侧,跖反射正常。无四肢肌萎缩或肌束震颤。共济协调正常,站立稍慢,步态正常,Romberg征阴性。
实验室检查
神经电生理:左上肢针极肌电图及右上肢神经传导速度正常。右面神经、副神经、正中神经重复神经刺激正常。右侧额肌单纤维肌电图示颤抖增宽,支持存在神经肌肉传递障碍。左侧额肌单纤维肌电图可见2 对异常肌电位伴传导阻滞。
血钙 2.97 mmol/L(正常 2.2-2.6 mmol/L),离子钙 1.63 mmol/L(正常 1.15-1.35 mmol/L)。甲状旁腺激素(PTH)52.5 pmol/L(正常 1.4-7.6 pmol/L),抗乙酰胆碱受体抗体 1.67 nmol/L(正常 <0.20 nmol/L)。甲状腺功能及ANCA检测正常。
影像学检查
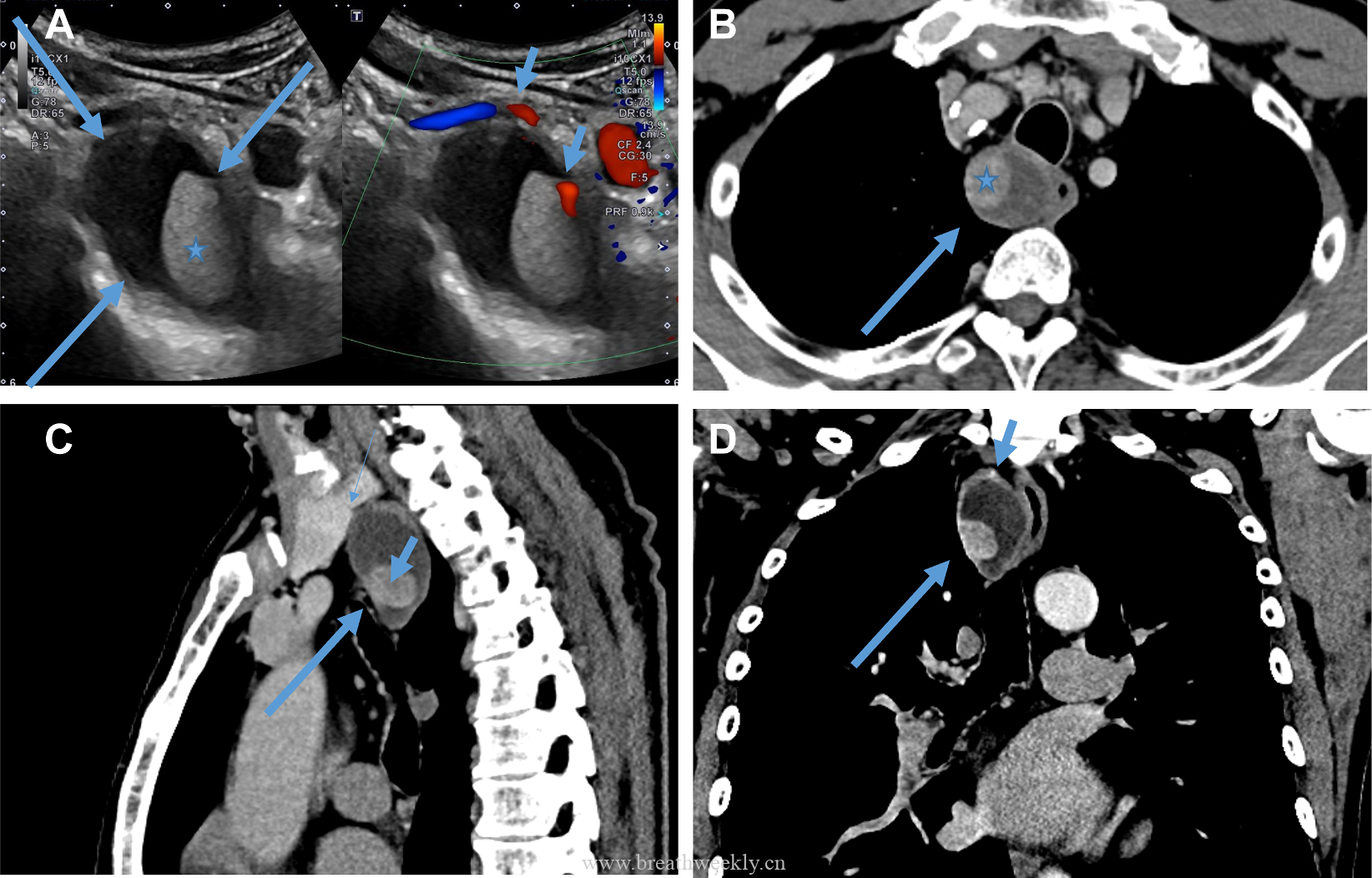
头颅CT除外颅内肿块及脑出血。脑及颈椎MRI(增强)除外CT隐性病灶,但发现右侧胸廓入口处囊性病灶。颈部超声及增强胸部CT:右侧上纵隔囊性占位,位于甲状腺右叶后下方,内见结节性实性成分及上极供血血管。胸部CT示前纵隔预期胸腺位置无异常软组织,提示胸腺脂肪萎缩。
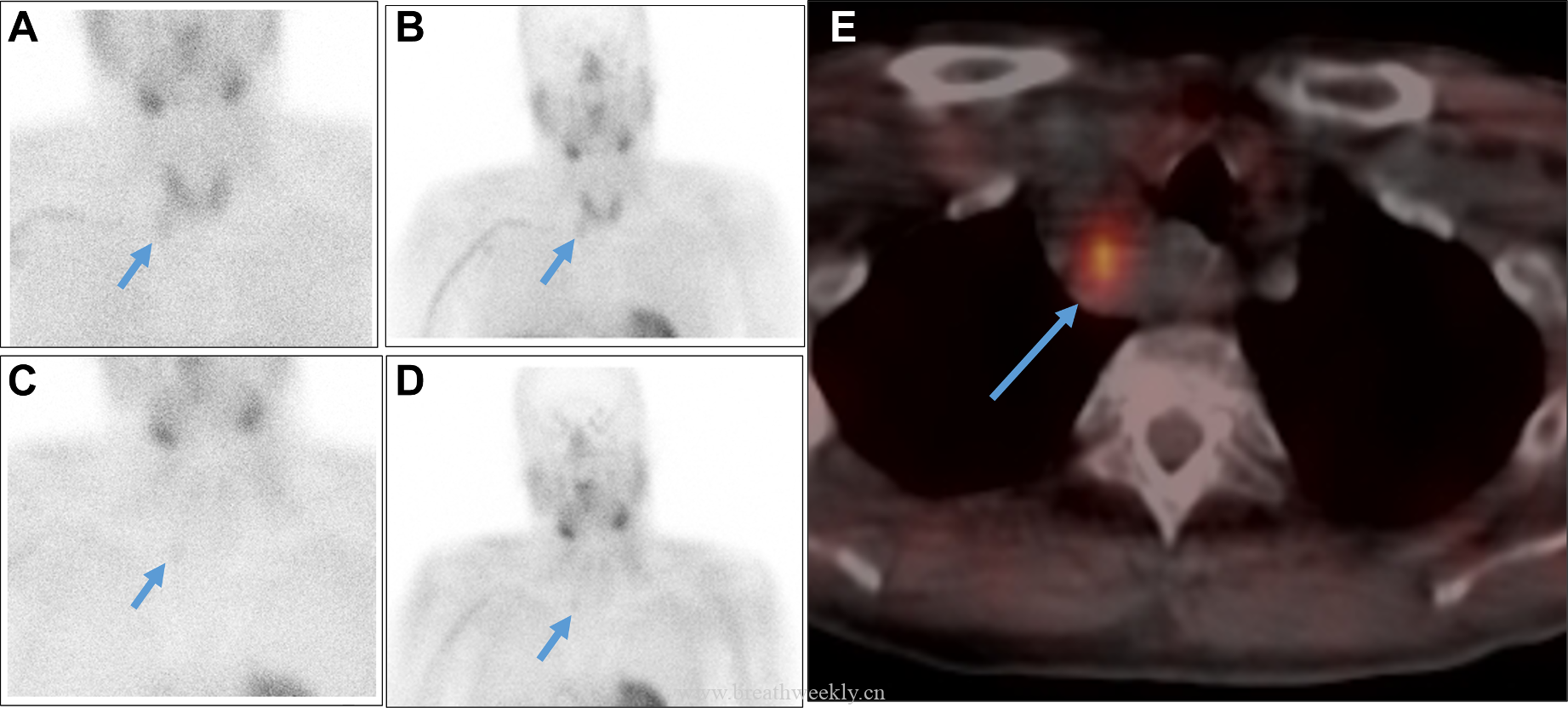
⁹ᵐTc - 甲氧基异丁基异腈甲状旁腺显像:早期及延迟图像均可见甲状腺右叶下方异常摄取灶,摄取位于右上纵隔囊性病灶的实性成分内。
答案评论后可见
诊断
重症肌无力(Myasthenia Gravis, MG)合并原发性甲状旁腺功能亢进症(源于异位上纵隔甲状旁腺腺瘤伴囊性变性)
讨论
重症肌无力(MG)是一种由针对神经肌肉接头(主要为乙酰胆碱受体)自身抗体介导的自身免疫性疾病,表现为波动性骨骼肌无力。吡啶斯的明可缓解症状,糖皮质激素和免疫抑制剂控制病情,IV免疫球蛋白或血浆置换用于急性加重或术前优化。胸腺在MG发病机制中起核心作用,胸腺增生或胸腺瘤见于相当比例患者。胸腺切除术是MG公认的治疗手段,可提供肿瘤学和神经学双重获益,减少免疫抑制需求。
原发性甲状旁腺功能亢进症以高钙血症伴不适当正常或升高PTH为特征。典型表现为肾结石、骨病变(骨炎性纤维囊性变)。本例由单发甲状旁腺腺瘤引起,囊性变性罕见(仅1%-4%)。胚胎发育中,甲状旁腺来自第3、4咽囊,行程较长,故可异位于上纵隔。
本例MG与甲状旁腺腺瘤共存极为罕见,可能为偶发,但两者均为自身免疫性疾病,且胸腺与甲状旁腺有共同胚胎起源,不排除属于自身免疫性多腺体综合征3型(AITD、MG/胸腺瘤及其他内分泌疾病)的可能。
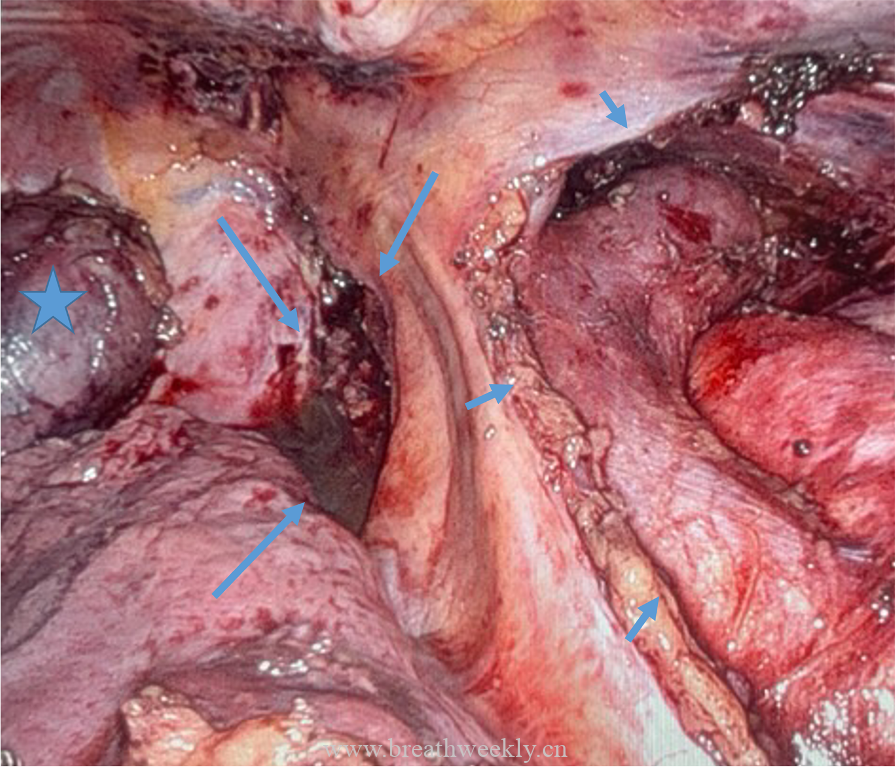
临床过程:因纵隔病灶位置位于甲状腺右叶后下方,术前考虑异位胸腺瘤或异位甲状旁腺腺瘤。CT及超声示无claw sign,排除甲状腺来源。99mTc-Sestamibi显像定位病灶。MG予糖皮质激素及IV免疫球蛋白治疗效果良好;高钙血症予IV补液及cinacalcet治疗。最终行机器人辅助纵隔甲状旁腺腺瘤及胸腺切除术,病理确诊甲状旁腺腺瘤。术后患者恢复良好。
临床要点
- MG为自身免疫性神经肌肉接头疾病,常合并其他自身免疫病,但MG合并甲状旁腺腺瘤极为罕见。
- 胸腺瘤常位于前上纵隔。约4%的胸腺瘤为异位,可发生于颈部、甲状腺、胸膜、肺等部位。约40%的胸腺瘤可出现局灶性囊性变,但广泛囊性变性罕见。胸腺切除术可提供肿瘤学和神经学双重获益。
- 原发性甲状旁腺功能亢进症多为散发,由单发腺瘤引起最常见,20%患者可出现异位。异位甲状旁腺腺瘤约1%-4%可出现囊性变性。手术是根治手段。
- 多学科团队协作至关重要:内分泌科管理高钙血症,神经科控制MG以降低围手术期风险。机器人辅助微创手术可同时处理纵隔两个病灶,减少创伤,加速康复。
参考文献
- Walker MD, Bilezikian JP. Primary hyperparathyroidism. Endotext. 2021.
- Wolfe GI, Kaminski HJ, Aban IB, et al. Randomized trial of thymectomy in myasthenia gravis. N Engl J Med. 2016;375(6):511-522.
- Weissferdt A, Moran CA. The spectrum of ectopic thymomas. Virchows Arch. 2016;469(3):245-254.
- Johnson NA, Yip L, Tublin ME. Cystic parathyroid adenoma: sonographic features and correlation with 99mTc-Sestamibi SPECT findings. AJR. 2010;195(6):1385-1390.



暂无评论内容