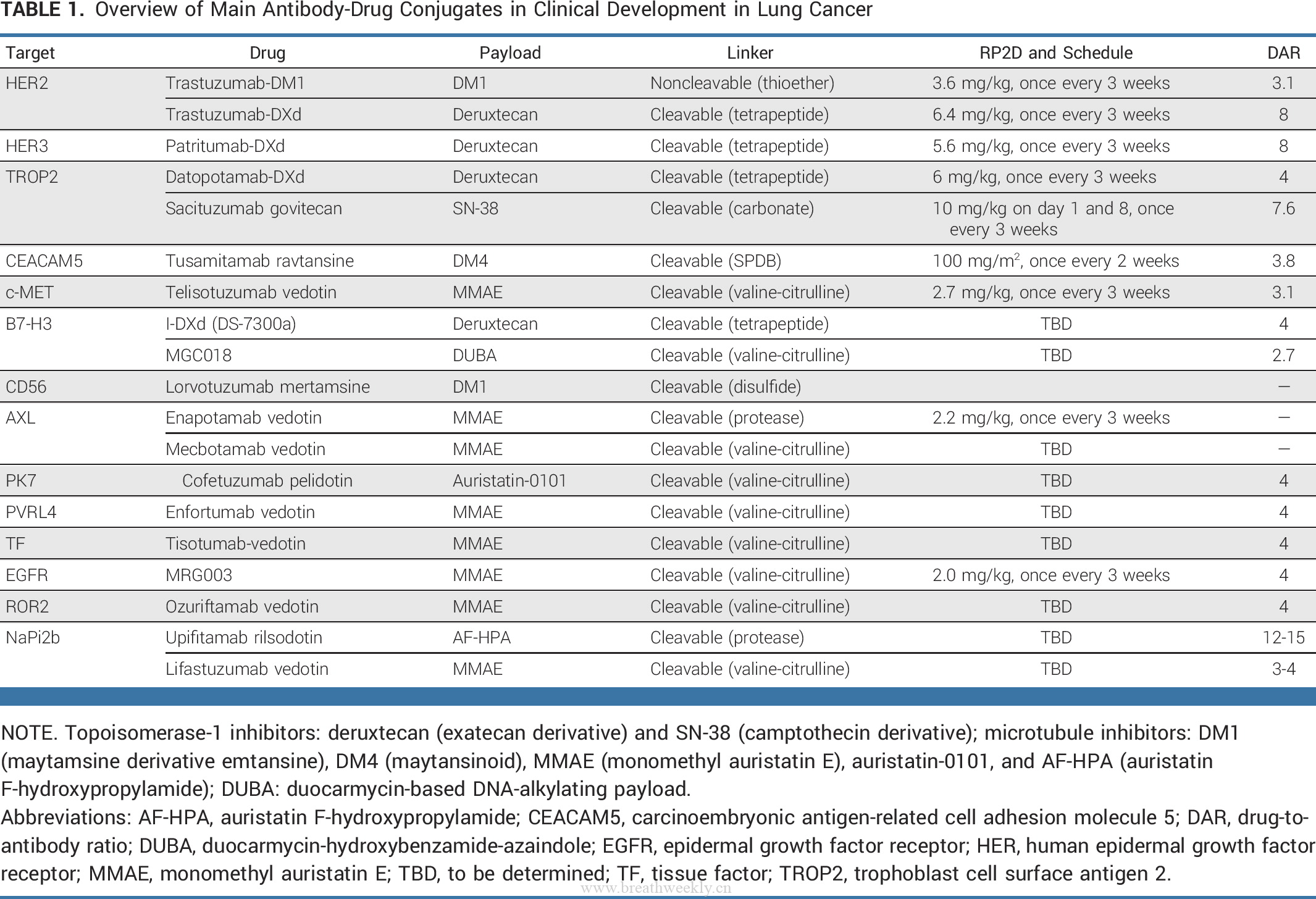
> **📌 本期关键词**:
替西帕肽 | CPAP 神经影像学 | 睡眠呼吸暂停特异性缺氧负荷(SASHB)| 程序性细胞死亡 | COMISA
![图片[1]-🔬 OSA 周报 | 2026年4月14日(第12期)-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2026/04/1776130892-osa_weekly_cover.jpg)
📖 本期导读
阻塞性睡眠呼吸暂停(OSA)的临床研究在 2025-2026 年迎来多个重要突破——从药物治疗(GLP-1 受体激动剂)到精准诊断(睡眠呼吸暂停特异性缺氧负荷),再到认知损害机制探索(程序性细胞死亡),本领域正在快速迭代。本期周报精选近期最具临床价值的研究进展,梳理证据要点,供临床与科研参考。
一、CPAP 对 OSA 患者神经影像学标志物及认知功能的影响
📋 **文献来源**:Xu H, Liu Y, Li C, et al. *Am J Respir Crit Care Med*. 2025 Apr;211(4):628-636. PMID: 39998447IF: 19.4 Q1
**研究设计**:纳入中年 OSA 患者(认知功能正常),随机分配至 CPAP 治疗组或对照组,评估 CPAP 对神经影像学标志物及认知表现的影响。
**主要结论**:
– ✅ CPAP 治疗可改善部分神经影像学标志物(具体指标见原文)
– ✅ CPAP 对认知功能的改善与治疗依从性密切相关
– ✅ **对于认知正常的 OSA 患者,CPAP 的早期干预可能具有预防认知下降的价值**
**🔔 临床启示**:该 RCT 填补了”OSA 认知正常阶段 CPAP 干预能否预防认知损害”这一证据空白,支持对合并认知风险因素的 OSA 患者进行**早期 CPAP 治疗**。
—
二、睡眠呼吸暂停特异性缺氧负荷(SASHB)与心血管风险
> 📋 **文献来源**:
> – Li C, Zhou Z, et al. *Sleep Med*. 2025 Dec. PMID: 41130142IF: 3.4 Q2 > – Mazzotti DR, et al. *ERJ Open Res*. 2025. PMID: 40008168
### 什么是 SASHB?
**SASHB(Sleep Apnea-Specific Hypoxic Burden)**——综合纳入呼吸事件的频率、深度及持续时间,比传统 AHI 更精准反映缺氧对机体的真实负荷。
**SASHB vs 传统 AHI 对比**:
| 指标 | 传统 AHI | SASHB |
|——|———-|——-|
| 纳入维度 | 仅事件次数 | 频率 + 深度 + 持续时间 |
| 心血管风险关联 | 较弱 | **独立相关** ✅ |
| 自主神经功能预测 | 一般 | **强预测** ✅ |
| 指导精准治疗 | 有限 | **支持分层** ✅ |
**主要结论**:
– 🔴 SASHB 与心血管疾病(CVD)风险 **独立相关**,优于传统 AHI 指标
– 🔴 SASHB 可独立预测心血管自主神经功能障碍
– 🔴 SASHB 与主要不良心血管事件(MACE)的关联在多项试验汇总分析中得到验证
– ⚡ **关键发现**:CPAP 对心血管的保护作用主要体现在 **SASHB 较高的高危 OSA 人群**,提示未来精准治疗应针对 SASHB 分层
**🔔 临床启示**:SASHB 有望成为比 AHI 更精准的 OSA 预后评估指标,未来可考虑将其纳入临床风险分层体系。
—
三、GLP-1 受体激动剂(替西帕肽)治疗 OSA
> 📋 **文献来源**:Kanu C, et al. *Sleep Med*. 2025 Oct. PMID: 40774158 IF: 3.4 Q2 (SURMOUNT-OSA 研究)
**研究背景**:替西帕肽(tirzepatide)为 GIP/GLP-1 双受体激动剂,本研究评估其在肥胖合并中重度 OSA 患者中的患者报告结局(PRO)。
**主要结论**:
– 🔴 替西帕肽显著降低 AHI(**平均降低约 50%**)
– ✅ 除客观指标改善外,患者报告结局(PRO)同步改善,包括日间嗜睡、生活质量及呼吸暂停相关症状
– ✅ 体重减轻是替西帕肽改善 AHI 的主要机制之一
**延伸阅读**:Ryan DH. *Rev Endocr Metab Disord*. 2025. PMID: 40320499IF: 8.0 Q1 — GLP-1 类药物适应证已扩展至心血管风险降低、OSA 治疗及糖尿病管理。
**🔔 临床启示**:替西帕肽为 OSA 合并肥胖患者提供了一种兼顾代谢与呼吸的”双效”治疗选择,丰富了治疗工具箱。
—
四、程序性细胞死亡在 OSA 认知损害中的作用
> 📋 **文献来源**:Ou Y, Wang X, et al. *Cell Biosci*. 2025 Jun;15(1):85. PMID: 40542440 IF: 6.2 Q1
**核心观点**:程序性细胞死亡(PCD)——包括细胞凋亡、焦亡、铁死亡及自噬失调等——是 OSA 认知障碍的重要病理基础。
### ⚙️ CIH → 认知损害的通路机制
| 缺氧损伤路径 | 下游效应 |
|————-|———|
| 慢性间歇性缺氧(CIH)→ 线粒体应激 | 神经元凋亡增加 |
| ROS 大量产生 | 脂质过氧化 → 铁死亡 |
| NLRP3 炎症小体激活 | 神经炎症 → 认知功能下降 |
| 自噬功能障碍 | 异常蛋白聚集(Aβ/Tau) |
**🔗 与本研究组方向的关联**:我们前期省自然基金课题聚焦 **TRPM2/CREB/BDNF 通路**——CIH 通过 TRPM2 通道激活引起氧化应激,进一步影响 CREB/BDNF 信号,最终导致认知损害。PCD 通路可作为该机制网络的重要补充。
**💡 潜在干预靶点**:抑制过度 PCD(靶向 NLRP3、Caspase、GPX4 等)可能是 OSA 认知障碍的潜在治疗策略。
—
五、口腔矫治器(MAD)vs CPAP:重度 OSA 的心血管获益对比
> 📋 **文献来源**:Colpani JT, et al. *J Dent Res*. 2026 Jan;105(1):112-119. PMID: 40888163 IF: 5.9 Q1
**研究问题**:重度 OSA 患者中,口腔矫治器(Mandibular Advancement Device, MAD)与 CPAP 的心血管结局是否有差异?
**主要结论**:
– 🔴 MAD 在重度 OSA 中的心血管保护作用 **不劣于 CPAP**(针对特定亚组)
– ⚡ CPAP 依从性差是主要治疗障碍,MAD 可作为不愿使用 CPAP 患者的替代方案
– ✅ 对于合并心血管疾病高危因素的 OSA 患者,治疗方式选择应个体化
**🔔 临床启示**:MAD 可作为 CPAP 的有效替代,尤其适合依从性差或轻-中度 CPAP 不耐受的患者。
—
六、OSA 与甲状腺疾病:系统综述更新
> 📋 **文献来源**:Zhai L, Gao X. *Sleep Breath*. 2025 May;29(2):176. PMID: 40323542 IF: 2.0 Q3
**要点**:流行病学研究显示 OSA 与甲状腺疾病存在显著关联,但具体因果关系及机制仍存在争议。甲状腺功能异常(甲减/甲亢)可能通过影响上气道肌肉张力及通气驱动,参与 OSA 发病。
**🔔 临床提示**:对于合并甲状腺功能异常的 OSA 患者,在治疗 OSA 的同时应关注甲状腺功能的调控。
—
## 📊 本周科研速览
| 研究 | 期刊 | 主题 |
|——|——|——|
| Xu H et al. | *Am J Respir Crit Care Med* 2025 | CPAP 与神经影像学标志物 |
| Ou Y et al. | *Cell Biosci* 2025 | PCD 与 OSA 认知损害 |
| SURMOUNT-OSA | *Sleep Med* 2025 | 替西帕肽改善 OSA |
| Li C et al. | *Sleep Med* 2025 | SASHB 与心血管自主神经功能 |
| Azarbarzin A et al. | *Eur Heart J* 2025 | CPAP 心血管保护(高危亚组)|
| Colpani JT et al. | *J Dent Res* 2026 | MAD vs CPAP 重度 OSA |
| Zhai L et al. | *Sleep Breath* 2025 | OSA 与甲状腺疾病 |
—
## 💡 临床与科研启示
### 🏥 对临床实践
1. OSA 患者应常规评估 **SASHB** 以指导个体化治疗
2. **替西帕肽**为肥胖合并 OSA 患者提供新的药物治疗选项
3. 重度 OSA 患者若 CPAP 不耐受,可考虑 **MAD** 作为替代
### 🔬 对科研方向
1. PCD 通路(焦亡、铁死亡等)值得作为 OSA 认知障碍机制的切入点
2. **TRPM2/CREB/BDNF 通路与 PCD 通路之间是否存在 crosstalk?**
3. GLP-1 类药物是否通过减轻缺氧负荷间接改善认知?——值得探索
—
**🔬 本期编辑**:大白鼠3 & 丽丽 AI 助手
**📋 版权所有**:呼吸周刊(breathweekly.cn)
**⚠️ 免责声明**:本刊内容仅供学术交流,不构成临床诊疗建议。




暂无评论内容