
呼吸介入诊疗基础教程(一)
CT引导下经皮肺穿刺活检术
经皮肺穿刺活检是在CT引导下,通过穿刺针经皮穿刺获取肺组织或细胞标本的诊断技术,是呼吸科获取病理诊断的重要手段之一。本文详细介绍其适应症、操作规范及并发症处理。
一、适应症
- 肺外周结节:常规气管镜无法到达的肺外周病变
- 肺弥漫性病变:需要病理分型的间质性肺病
- 胸膜病变:胸膜结节、胸膜增厚的活检取材
- 纵隔病变:部分纵隔占位的活检
- 肺部感染:不明原因肺部阴影需要病原学诊断
- 肺部阴影性质不明:影像学无法明确诊断的占位性病变
二、禁忌症
绝对禁忌症
- 严重凝血功能障碍(INR > 1.5,血小板 < 50×10⁹/L)
- 严重肺动脉高压(肺动脉压 > 50 mmHg)
- 重度肺大泡或弥漫性肺气肿
- 患者无法配合(如严重咳嗽、无法平卧)
- 严重心功能不全(NYHA III-IV级)
相对禁忌症
- 凝血功能轻度异常
- 口服抗血小板药物(阿司匹林、氯吡格雷等)需停药后操作
- 肺包虫囊肿或肺隔离症
- 机械通气患者(需充分评估)
- 肺大疱靠近穿刺路径
三、术前准备
患者评估
- 影像学资料:完善胸部CT,层厚3-5mm,测量病灶大小、位置、与血管及胸膜的距离
- 凝血功能:凝血四项、血小板计数(建议提前1周停抗凝药)
- 心肺功能:心电图、动脉血气分析(高危患者)
- 病史采集:过敏史、用药史(尤其是抗凝药)、既往手术史
物品准备
- 16-20G活检针(常用18G,同轴针可选)
- 利多卡因(局麻药)
- 碘伏、无菌洞巾、手套
- 标本瓶(福尔马林固定液+细菌培养瓶)
- 心电监护、氧气源
- 急救药品(肾上腺素、胺碘酮、呋塞米等)
患者准备
- 签署知情同意书(详细告知风险)
- 建立静脉通路
- 术前4-6小时禁食
- 训练患者呼气末屏气(配合CT扫描时呼吸控制)
四、操作步骤
Step 1:体位选择与定位
根据病灶位置选择合适体位:
- 俯卧位:适用于肺后基底段、背段病灶
- 仰卧位:适用于肺前基底段、前段病灶
- 侧卧位:适用于肺外侧带病灶
【配图:CT引导下体位摆放示意(俯卧位/仰卧位)】
Step 2:CT扫描定位
- 先做常规CT扫描,层厚3-5mm
- 选择最佳层面,测量皮肤到病灶的距离、角度
- 标记体表进针点(使用栅格定位器或体表放置金属标记物)
【配图:CT扫描定位图像,显示进针路径规划】
Step 3:消毒与局麻
- 常规碘伏消毒,铺无菌洞巾
- 用1%-2%利多卡因从皮肤到胸膜逐层浸润麻醉
- 麻醉时应告知患者会有”疼痛感”和”憋气感”
【配图:局部麻醉操作,穿刺点浸润注射示意】
Step 4:穿刺进针
- 嘱患者在平静呼吸状态下屏气
- 沿预定角度快速进针(穿过皮肤、皮下组织、胸壁)
- 到达壁层胸膜时可让患者轻轻呼吸,避免屏气时剧烈起伏
- 再次CT扫描确认针尖位置(通常扫描2-3个层面)
- 逐步调整方向,直达病灶边缘
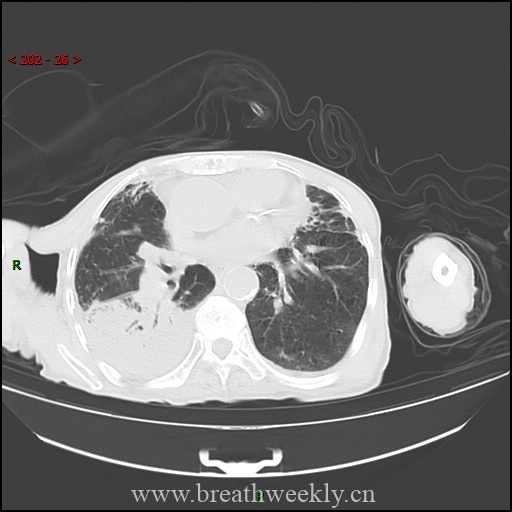
【配图:穿刺针沿设定路径进针CT图像,示针尖位于病灶内】
Step 5:活检取材
- 确认针尖在病灶内后,采用切割活检或针吸活检
- 切割活检:旋转取材,组织条长度约1-2cm
- 同轴针可多次取材,减少重复穿刺
- 每条组织分别放入福尔马林固定液中
- 怀疑感染时,另取一条放入无菌培养瓶送病原学检查
【配图:不同类型活检针(切割针、吸引针)实物图】
Step 6:拔针与术后观察
- 取材完毕后拔针
- 立即CT扫描查看有无气胸、出血等并发症
- 无菌纱布覆盖穿刺点
- 患者返回病房后卧床休息2-4小时
- 术后24小时内避免剧烈活动
五、并发症及处理
1. 气胸(最常见,发生率约20-30%)
表现:穿刺过程中或术后患者出现胸痛、呼吸困难、刺激性干咳,查体可闻及呼吸音减弱。
CT表现:肺压缩、肺野外带无肺纹理区域。
处理:
- 少量气胸(肺压缩<15%)→ 观察、吸氧,卧床休息,多在24-48小时自行吸收
- 中量以上气胸(肺压缩≥15%)→ 行胸腔穿刺抽气或置管引流
- 张力性气胸 → 立即行胸腔置管引流,必要时请胸外科急会诊
【配图:气胸CT影像,红色箭头示肺压缩边缘】
2. 肺出血(发生率约5-10%)
表现:咯血或痰中带血,少量多为自限性。
处理:
- 少量出血(<100mL/24h)→ 卧床休息、止血药、密切观察
- 中等量以上出血 → 静脉止血药,必要时气管镜下止血
- 大出血(罕见但危险)→ 保持气道通畅、建立静脉通路、紧急气管镜止血,请介入科/胸外科协助
【配图:肺穿刺后出血CT表现】
3. 胸膜反应
表现:穿刺过程中患者出现头晕、恶心、面色苍白、心率减慢(迷走神经反射)。
处理:立即停止操作,嘱患者放松大口呼吸;阿托品0.5-1mg静脉注射(心率<50次/分时);监测血压、心率,必要时吸氧。
4. 空气栓塞(罕见,但可致命)
预防:避免在患者站立或坐位时穿刺;穿刺后拔针时嘱患者屏气;避免穿刺经过肺大疱或空洞。
处理:立即左侧卧位、头低脚高,给氧,心肺复苏。
六、注意事项
- 呼吸配合:患者呼气末屏气时进针,可减少呼吸移动造成的偏差
- 尽量垂直进针:减少穿过肺大疱的风险,进针方向尽量与胸壁垂直或小角度斜穿
- 选择最短路径:避免穿过肺叶间隔,减少正常肺组织损伤
- 取材足够:一般取3-5条组织,以获得足够的病理诊断材料
- 全程监护:心电、血氧、血压监护,建立静脉通路
- 增强CT评估:病灶靠近大血管时,增强CT评估后再穿,必要时请介入科会诊
- 优先靠近胸壁的结节:多发结节时优先选择最易穿刺的目标
- 磨玻璃结节取材:以实性成分为主,磨玻璃成分诊断价值较低
- 病理-临床结合:结果需结合临床与影像,不符时需MDT讨论或再次活检
七、标本处理
- 组织学标本:福尔马林固定→石蜡包埋→HE染色→病理报告(常规3-5个工作日)
- 免疫组化:肺癌分类不明确时加做TTF-1、Napsin A、P40、CK5/6等
- 分子检测:晚期NSCLC建议同时送基因检测(EGFR、ALK、ROS1等)
- 细菌培养:怀疑感染时无菌管送检,普通培养+真菌培养+抗酸染色
- 结核相关:Xpert MTB/RIF(分子生物学检测)
八、总结
CT引导下经皮肺穿刺活检是呼吸科重要的诊断技术,熟练掌握其操作规范、严格把握适应症与禁忌症、规范处理并发症,是保证穿刺安全与诊断准确性的关键。建议初学者在有经验的上级医师指导下完成20-30例以上的操作后再独立开展。
【下期预告】呼吸介入诊疗基础教程(二):常规气管镜检查规范
© 版权声明
文章版权归作者所有,未经允许请勿转载。
THE END





暂无评论内容